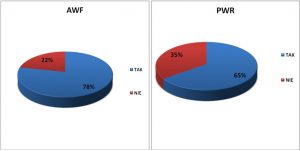
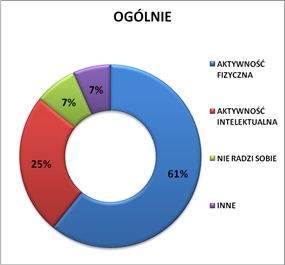
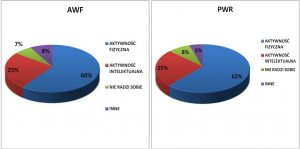
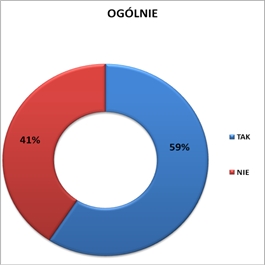
praca magisterska z promocji zdrowia
Etiologia otyłości jest nauką badającą przyczyny składające się na powstanie choroby. Na powstanie otyłości znacząco wpływają czynniki środowiskowe i genetyczne wraz z dziedziczeniem homeostazy energetycznej ustroju. Do dzisiaj nie zidentyfikowano głównego genu ani jego mutacji odpowiedzialnego za rozwój otyłości.
Uwarunkowania cywilizacyjne, zwiększenie produkcji żywności i rozpowszechnianie diety wysokokalorycznej ma dodatkowy i jakże istotny wpływ dla powstania otyłości. Z jednej strony wzrasta dostęp do taniej żywności o zbyt dużej wartości energetycznej, a z drugiej, ograniczeniu ulega lub całkowicie zanika aktywność fizyczna [1].
Przejście na taki styl życia prowadzi do pobudzenia genetycznie uwarunkowanych mechanizmów, a co za tym idzie do gromadzenia się zwiększonej tkanki tłuszczowej. Rozróżnia się dwa typy otyłości: prostą i wtórną. Etiologia otyłości prostej to czynniki środowiskowe oraz czynniki genetyczne[2].
Do czynników środowiskowych, które sprzyjają powstaniu i rozwojowi otyłości należą[3]:
- rodzina (uwarunkowania genetyczne, karmienie piersią, nadwaga u rodziców, sytuacja socjalno-ekonomiczna rodziny)
- informacja oraz edukacja (lekcje w szkołach, przekazy medialne)
- żywność wysokoenergetyczna (promowanie poprzez ceny i reklamy telewizyjne, ale również jedzenie „na zewnątrz”, marketing w szkołach)
- aktywność fizyczna (brak pomieszczeń oraz sprzętu sportowego w szkołach, brak ścieżek rowerowych, niewielka ilość placów zabaw).
Natomiast do uwarunkowań genetycznych należą układy regulujące czynności metaboliczne tkanek tłuszczowych:
- dziedziczenia sposobu żywienia w rodzinie- genetyczne uwarunkowanie reakcji na różnego rodzaju składniki pożywienia i preferencje żywieniowe. Osoby otyłe preferują przede wszystkim tłuste pokarmy oraz słodycze.
- dziedziczenia skłonności do wadliwej przemiany materii oraz nadmiernego magazynowania tkanki tłuszczowej.
Otyłość uwarunkowana genetycznie może być monogenowa lub wielogenowa, z którą związanych jest blisko 250 genów. W przebiegu schorzeń wielogenowych dochodzi często do rozwoju otyłości wtórnej do której należą m.in.: zespół Carpentera, zespół Willego– Pradera, zespół Laurence’a- Moona- Bardeta- Biedla, zespół Downa czy achondroplazja.
Otyłość monogenowa występuje na szczęście bardzo rzadko i dotyczy ok. 5 % wszystkich przypadków otyłości. Stanowi jednak ogromny problem kliniczny, ponieważ prowadzi do rozwoju poważnych jej odmian nawet już we wczesnym okresie dzieciństwa.
Etiologia otyłości to złożony temat obejmujący wiele czynników genetycznych, środowiskowych, behawioralnych i metabolicznych, które przyczyniają się do nadmiernego gromadzenia tkanki tłuszczowej w organizmie. Otyłość to stan, w którym podaż energii przekracza jej wydatkowanie, co prowadzi do dodatniego bilansu energetycznego i nadwagi. Zrozumienie mechanizmów i przyczyn otyłości ma kluczowe znaczenie dla opracowania skutecznych metod jej zapobiegania i leczenia.
Czynniki genetyczne odgrywają istotną rolę w etiologii otyłości. Badania wskazują, że predyspozycje genetyczne mogą wpływać na skłonność do przybierania na wadze, regulację apetytu, metabolizm tłuszczów oraz sposób przechowywania energii w organizmie. Wyróżnia się kilka genów, takich jak FTO (ang. fat mass and obesity-associated gene), które są związane z wyższym ryzykiem rozwoju otyłości. Jednak sam wpływ genetyki nie jest wystarczający do wyjaśnienia epidemii otyłości, ponieważ uwarunkowania genetyczne często ujawniają się w interakcji z czynnikami środowiskowymi.
Czynniki środowiskowe są jednymi z najważniejszych determinant otyłości, zwłaszcza w społeczeństwach uprzemysłowionych. Styl życia współczesnych społeczeństw sprzyja nadmiernemu spożyciu energii i zmniejszonemu wydatkowaniu energii. Dostępność wysoko kalorycznej, przetworzonej żywności, ubogiej w składniki odżywcze, a bogatej w cukry proste i tłuszcze nasycone, jest kluczowym czynnikiem ryzyka. Ponadto siedzący tryb życia, związany z pracą biurową, nauką w szkołach czy długotrwałym korzystaniem z urządzeń elektronicznych, znacząco ogranicza codzienną aktywność fizyczną.
Czynniki behawioralne, takie jak nawyki żywieniowe i aktywność fizyczna, odgrywają centralną rolę w rozwoju otyłości. Nadmierne spożywanie kalorii, szczególnie w postaci słodzonych napojów, fast-foodów oraz słodyczy, prowadzi do dodatniego bilansu energetycznego. Jednocześnie brak regularnych posiłków, jedzenie w pośpiechu oraz wieczorne podjadanie mogą dodatkowo sprzyjać nadmiernemu przyrostowi masy ciała. Z kolei brak aktywności fizycznej zmniejsza wydatkowanie energii i może prowadzić do osłabienia metabolizmu.
Czynniki psychologiczne również przyczyniają się do rozwoju otyłości. Stres, depresja, lęk czy problemy emocjonalne często prowadzą do zaburzeń odżywiania, takich jak objadanie się kompulsywne. Jedzenie bywa w takich sytuacjach używane jako mechanizm radzenia sobie z emocjami, co powoduje nadmierne spożycie kalorii. Zaburzenia snu, takie jak bezsenność czy obturacyjny bezdech senny, mogą również wpływać na regulację hormonów odpowiedzialnych za głód i sytość, takich jak leptyna i grelina, co zwiększa ryzyko nadwagi.
Czynniki hormonalne i metaboliczne stanowią istotny element etiologii otyłości. Zaburzenia funkcji układu endokrynnego, takie jak niedoczynność tarczycy, zespół Cushinga czy insulinooporność, mogą prowadzić do przybierania na wadze. Insulinooporność, często związana z dietą bogatą w cukry proste, powoduje zmniejszoną wrażliwość komórek na działanie insuliny, co sprzyja gromadzeniu tłuszczu w organizmie. Ponadto zaburzenia mikroflory jelitowej mogą wpływać na procesy metaboliczne i przyczyniać się do nadwagi.
Społeczno-ekonomiczne uwarunkowania otyłości również odgrywają ważną rolę. Osoby o niższym statusie ekonomicznym często mają ograniczony dostęp do zdrowej żywności, a ich dieta opiera się na tańszych, przetworzonych produktach. Edukacja zdrowotna w tej grupie bywa niewystarczająca, co utrudnia podejmowanie świadomych decyzji żywieniowych. Z kolei w krajach rozwiniętych nadmiar kalorii i brak aktywności fizycznej często wynikają z dobrobytu i dostępności wygodnych, ale niezdrowych produktów.
Interakcje między czynnikami genetycznymi, środowiskowymi i behawioralnymi są kluczowe dla zrozumienia etiologii otyłości. Osoby genetycznie predysponowane do otyłości mogą być bardziej wrażliwe na negatywne skutki środowiska sprzyjającego nadwadze. Jednocześnie zmiana stylu życia i nawyków może w wielu przypadkach przeciwdziałać skutkom genetycznych predyspozycji.
Zrozumienie wielowymiarowej etiologii otyłości jest niezbędne do opracowania skutecznych strategii prewencyjnych i terapeutycznych. Kluczowe znaczenie ma promowanie zdrowego stylu życia, który obejmuje zbilansowaną dietę, regularną aktywność fizyczną, zarządzanie stresem oraz edukację żywieniową. Tylko holistyczne podejście, uwzględniające różnorodne czynniki wpływające na otyłość, może przyczynić się do skutecznego przeciwdziałania tej globalnej epidemii.
[1] Nitsch-Osuch A, Kędzierska M, Topczewska-Cabanek A, Gyrczuk E, Życińska K, Wardyn K, Nawyki żywieniowe młodzieży w wieku gimnazjalnym- co nastolatki jedzą w szkole? 2009, s. 43-45.
18.Oblacińska A i Weker H : Profilaktyka otyłości u dzieci i młodzieży od urodzenia do dorosłości. Wyd. Hel-Med., Kraków 2008, s.15.
[3] Oblacińska A i Weker H : Profilaktyka… s.15-16.